Physiotherapie Wolfgang Erdmann - Krankheiten und Beschwerden
Im Folgenden werden häufig vorkommende Krankheitsbilder und Beschwerden an einzelnen Beispielen für den Patienten, interessierten Laien und Sportler leicht verständlich beschrieben. Dabei lernen Sie Ursachen, Symptome und physiotherapeutische Behandlungsempfehlungen kennen. Bilder und Graphiken ergänzen zum besseren Verständnis diese Informationen.
Selbstverständlich erheben diese Beispiele keinen Anspruch auf Vollständigkeit!
Im Bemühen, aktuelles medizinisches Wissen auf wesentliche Gesichtspunkte gekürzt und leicht verständlich darzustellen, wurde vor allem auf ärztliche Untersuchungen und Behandlungsansätze nicht näher eingegangen. Im Zweifel sollten Sie nicht nur Ihren Arzt und Apotheker, sondern vielleicht auch mal Ihren Physiotherapeuten fragen.
Medizinisches Wörterbuch
Lesen Sie beginnend in einem kleinen medizinischen Wörterbuch einige gängige Begriffe nach, bei denen Sie sich vielleicht nicht mehr ganz sicher in ihren Bedeutungen sind.
- Anamnese Vorgeschichte der Erkrankung
- Arthrose Gelenkverschleiß
- Depression (krankhafte) Niedergeschlagenheit
- Diagnose Erkennen einer Krankheit
- Hemiparese Halbseitenlähmung
- Hemiplegie Halbseitenlähmung
- idiopathisch Bezeichnung für Krankheiten, deren Ursache unbekannt ist
- Kontraindikation Gegenanzeige; Umstand, der die Anwendung eines Medikamentes oder einer Behandlung verbietet
- Morbus Krankheit
- motorisch Bewegungsabläufe betreffend
- Obstipation Stuhlverstopfung
- oral, peroral den Mund betreffend, durch den Mund
- Physiotherapie Heilbehandlung mit Krankengymnastik, Massage, Atemgymnastik, Wärme und Kälte, Elektrotherapie usw.
- progredient fortschreitend
- Prophylaxe Vorbeugung
- Symptom Krankheitszeichen
- Syndrom Kombination von Symptomen
- Therapie Behandlung
- toxisch giftig
- vegetatives Nervensystem dem Einfluss des Bewusstseins entzogenes Nervensystem, das zur Regelung der inneren Lebensvorgänge (Herz, Magen, Darm, Kreislauf) dient
- zerebral das Gehirn betreffend
Arthrose und Gelenkverschleiß
Alle Gelenke im Körper, auch die der Wirbelsäule, verfügen je nach Bau und Funktion über mehr oder weniger dicke Gelenkknorpelschichten.
Gelenkknorpel, das ist der glatte, weiße, glänzende Überzug der Oberfläche der Gelenkknochen. Dieser vermindert die Reibung und dient zur Verbesserung der Stoßdämpfung. Der Knorpel verfügt über keine Blutversorgung. Die Ernährung und Schmierung findet durch die Synovialflüssigkeit (= Gelenkschmiere) statt. Produziert wird diese sowohl in Ruhe aber vor allem bei Bewegung in der Synovialmembran. Das ist die Innenhaut der Gelenkkapsel.
Das Resultat wiederholter kleiner Verletzungen durch stauchende Aktivitäten, aber auch Traumen (= Verletzungen) können zu Gelenkverschleiß = Arthrose führen.
Knorpelverletzungen treten am häufigsten im Knie auf, aber auch im Sprunggelenk, Ellenbogen, in der Schulter und den Hüftgelenken.
Gelenkknorpelverletzungen können akut oder chronisch sein.
Einige Symptome sind z.B.
- Schwellung infolge eines Ödems (Flüssigkeitsansammlung) oder einer Blutung
- Schmerzen bei Belastung und/oder Bewegung
- Blockierungen können bei Bewegungen oder Belastungen im Gelenk auftreten
- Häufig ist eine Krepitation (Reibung) feststellbar
Bei chronischem Verlauf zeigt der Betroffene diese Symptome länger als 2 – 3 Monate.
Nach entsprechender Anamnese (Vorgeschichte) und Diagnose durch den Arzt wird über eine konservative (= nicht operative) oder operative Behandlung entschieden.
Unterstützende Behandlungen durch den Physiotherapeuten können nach entsprechender Befundung sein:
- Übungen um Muskelkraft, Ausdauer, Koordination des Muskelgelenkzusammenspiels zu verbessern.
- Schmerzstillende und entzündungshemmenden Maßnahmen z.B. durch Eispackungen, Lymphdrainage und vieles mehr
- Beratung für berufliche, sportliche und andere Freizeitaktivitäten, um weiteren Schäden vorzubeugen.
Unbehandelte Verletzungen können zu einer dauerhaften Fehlfunktion des Gelenkes führen.
Aufgemerkt: Vereinzeltes unterschiedlich leises oder lautes und schmerzloses „Knacken“ im Gelenk bei Bewegung hat nichts mit Verschleiß oder einer Arthrose zu tun, sondern ist physiologisch (normal). Es handelt sich hierbei um Adhäsionsspannungen (Zugspannungen) in der Kapsel, welche sich je nach Bau und Funktion des Gelenkes lösen.
Tipp 1: 5 Minuten Gymnastik und 5 Minuten Ergometertraining (Fahrradtr.) täglich entlastet, lindert Schmerzen und sorgt durch einen angeregten Kreislauf für Wohlbefinden.
Tipp 2: Bei Arthrosebeschwerden in den Bein- und/oder Wirbelsäulengelenken achten Sie besonders auf im Fußbett und Sohle stabilisierende und stützende Schuhe.
Rückenschmerzen (Statistik/Ursache/Therapie)
Allgemeine Statistik
- 25 Millionen Deutsche „leiden“ mindestens einmal im Jahr an Rückenschmerzen.
- ca. 7 Millionen leiden ständig an Schmerzen im Nacken, im Kreuz, im Rücken
- ca. 15 Milliarden Euro jährliche Kosten entstehen der Gesellschaft durch Behandlung, Rehabilitation, Arbeitsausfall und vorzeitiger Ruhestand.
Rückenschmerzstatistik
- 70 % der Fälle sind Funktionsstörungen, die sich beheben lassen.
- 18 % sind ursächliche Erkrankungen, die behandelt werden können. Abnutzung und degenerativer Verschleiß sind der Auslöser jeder zehnten Rückenschmerzattacke; diese Veränderungen können aufgehalten und die damit verbundenen Beschwerden gelindert werden.
- 2 % aller Rückenschmerzen sind verursacht durch Bandscheibenvorfälle, deren Behandlung konservativ also nicht operativ erfolgt. Selten ist eine Operation notwendig!
Einige Beispiele für:
- orthopädische Schmerzursachen
muskuläre Funktionsstörungen, zu wenig oder zuviel Beweglichkeit in Wirbel- und Kreuzdarmbeingelenken, Wachstumsstörungen wie z.B. Skoliose, Beinlängendifferenzen etc. - neurologische Schmerzursachen
radikuläre oder pseudoradikuläre Nervenschmerzen wie z.B. der Ischiasschmerz ausstrahlend ins Bein, Lähmungen z.B. nach Apoplex und inkompletten Querschnittsverletzungen etc. - psychosomatische Schmerzursachen
Stress, Überlastung, Sorgen, Kummer etc. - internistische Schmerzursachen
Funktionsstörungen und Krankheiten im Magendarmtrakt, Nieren- und Urogenitalbereich
Mögliche Ursachen, ob eine Funktionsstörung oder eine echte Krankheit vorliegt, abklären. Ergibt sich häufig schon aus der Vorgeschichte der letzten 48 Stunden sowie Arbeitsplatzbedingungen, Freizeitgestaltung, familiären und häuslichen Lebenssituationen.
Therapie durch:
- Arzt
- Physiotherapie
- Medikamente
- Psychotherapie
Therapie und Prävention muskulärer Funktionsstörungen häufig durch
- Bewegung (Wirbelsäulengymnastik, Rückenschule, Schwimmen, Sport und alle Ausdauersportarten)
- Ernährung und Trinken (zu viel oder zu wenig, richtig oder falsch, Zeitpunkt)
- Entspannungsmethoden (z.B. Ruhe durch Stufenlagerung mit und ohne Wärme, autogenes Training etc.)
Tipp zur Behandlung leichterer Beschwerden: Versuchen Sie folgende abgebildete Übungen mit einem täglichen Zeitaufwand von insgesamt 20 Minuten. Schmerzende Bewegungen vorsichtig durchführen, im Zweifel so lange vermeiden, bis diese wieder funktionieren.
Lendenwirbelsäulenschmerzen / Hexenschuss (Lumbago)
Lendenwirbelsäulenschmerzen können sowohl im Sport wie in Beruf und/oder Freizeitaktivitäten auftreten. Ein Hexenschuss (akuter Lumbago) tritt plötzlich nach Bück-, Hebe- und/oder schnellen Drehbewegungen auf, kann aber auch ohne vorherige Anstrengung erfolgen.
Symptome:
- Der Schmerz ist normalerweise im Bereich der Lendenwirbelsäule lokalisiert und strahlt nicht in die Beine aus.
- Die Rückenmuskeln sind verspannt.
- Häufig kommt es zu einer asymmetrische Fehlhaltung zu einer Seite infolge krampfender Muskulatur, welche schmerzauslösende Bewegungen des Rückens verhindern soll.
Behandlungsmöglichkeiten:
- Schonung und Vermeidung von schmerzauslösenden Bewegungen
- Lokale Wärmeanwendungen
- Schmerz- und entzündungshemmende Medikamente
- Stufenlagerung

- Aufstehen aus der Seitenlage mit Zuhilfenahme der Arme
- Nach Abklingen der akuten Beschwerden leichte Gymnastik und Spaziergänge
In den meisten Fällen verschwinden die Symptome nach 1 – 3 Wochen. Lassen die Beschwerden nicht nach, sollten Sie sich an einen Arzt wenden und durch einen Physiotherapeuten behandeln lassen.
Ischialgie / Bandscheibenvorfall
Aufbau und Funktion der Bandscheibe:
Die Bandscheibe ist eine Scheibe bestehend aus bindegewebiger Knorpelmasse, die sich zwischen den Wirbelkörpern befindet. Dieser Knorpelfaserring enthält einen halbflüssigen Kern (Nucleus pulposus), welcher bei Rissen im Faserring den Weg nach außen sucht und bei entsprechender Lage Druck auf den Ischiasnerv ausüben kann (siehe Zeichnung). Die Bandscheiben dienen als Abstandshalter zwischen den einzelnen Wirbeln und sorgen neben den Wirbelbogengelenken für die Beweglichkeit der Wirbelsäule. Außerdem absorbieren sie enorme Druck- und Stauchbelastungen vergleichbar mit einem Stoßdämpfer.
© Bilder Deutscher Ärzte Verlag GmbH
Symptome und Diagnose:
Schmerzen, die von der Lendenwirbelsäule ausgehend in ein Bein ausstrahlen, werden als Ischialgie bezeichnet. Diese über den Ischiasnerven geleitenden Schmerzen werden häufig durch Anstrengung, Husten, Niesen oder Zerrungen ausgelöst. Häufig ist die Ursache ein Bandscheibenvorfall (Prolaps), der Druck auf eine der Wurzeln des Ischiasnerven ausübt. Die Schmerzen können auch durch eine vorübergehende Bandscheibenvorwölbung (Protusion) ausgelöst werden. Hierbei kommt es zur Einklemmung oder Dehnung des Nerven oder seiner Wurzeln.
Ist die Bandscheibe zwischen dem 3. und 4., dem 4. und 5. Lendenwirbel oder dem 5. Lendenwirbel und dem 1. Sakralwirbel des Kreuzbeines (Sakrum) betroffen spricht man von einem L 4, L 5 oder S 1 Syndrom. Je nach Höhe gibt der Patient möglicherweise Schmerzen ausstrahlend von der Lendenwirbelsäule in ein bestimmtes Versorgungsgebiet des Ischiasnervs im Oberschenkel (siehe Zeichnung) an.
Diese Angaben und weitere Untersuchungen geben dem Arzt und Physiotherapeuten z.B. Rückschlüsse auf Art und Höhe eines
Bandscheibenvorfalles. Selbstverständlich gibt es eine Vielzahl von Untersuchungen, die diesen Verdacht erhärten bzw. bestätigen. Eine der bekanntesten und sichersten ist die Computertomographie (CT), welche ein genaues Ausmaß der Verletzung in Bildern darstellt.
Bandscheibenprobleme können auch in der unteren Halswirbelsäule auftreten. Liegt die Verletzung z.B. zwischen dem 6. und 7. Halswirbel spricht man von einem C 7 Syndrom. Hierbei kann es zu Bewegungseinschränkungen der Halswirbelsäule kommen und Schmerzen, die vom Nacken über den Schultergürtel über die Rückseite des Armes verlaufend bis in den Zeigefinger, Mittelfinger und Innenseite des Ringfingers ausstrahlen können.
Äußerst selten sind Bandscheibenvorfälle in anderen Bereichen der Wirbelsäule.
Behandlung und Heilungsverlauf:
Meist reicht die konservative (nicht operative) ärztliche und physiotherapeutische Behandlung aus. Selten muss operiert werden. In schwerwiegenden Fällen z.B. bei einer Entleerungsstörung der Blase sollte sofort ein Arzt aufgesucht werden.
In den meisten Fällen erholt man sich allein durch Schonung und weiteren konservativen Behandlungsmaßnahmen verbunden mit Physiotherapie und Rückentraining.
Im Falle eines operativen Vorgehens sind die Ergebnisse mit anschließender physiotherapeutischer Nachbehandlung meist gut. Nach 6 – 10 Wochen können in der Regel schwere körperliche Arbeit und Sport wieder aufgenommen werden.
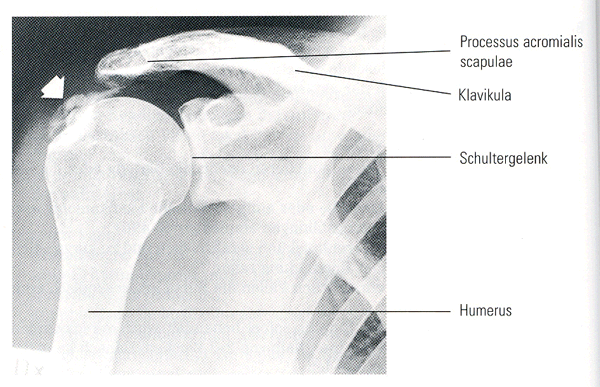
Schulter- Armschmerzen
Schulterbewegungen z.B. die hohe Armhebung sind immer eine Bewegungskombination im Schulterarmgelenk, dem Schulterblatt auf dem Brustkorb, den inneren und äußeren Schlüsselbeingelenken und den Gelenken der oberen Brustwirbelsäule.
© Deutscher Ärzte Verlag GmbH
In jedem dieser Abschnitte kann die Ursache für eine Vielzahl von Schulter- und Armbeschwerden liegen.
Nur eine genaue Anamnese (Vorgeschichte), Diagnose durch den Arzt und Befundung durch den Physiotherapeuten kann Aufschluss über eine konservative (nicht operative) oder operative Behandlung geben. In der Regel wird die konservative Behandlung bevorzugt, in der die Physiotherapie besonders effektiv und wichtig ist.
Impingementsyndrom
Beim Impingementsyndrom handelt es sich um eine Einklemmung von Weichteilgewebe (z.B. lange Bizepssehne, Supraspinatussehne und andere) zwischen Akromion (Schulterdach) und Humeruskopf (Oberarmkopf). Dieser Umstand kann bei Bewegungen zu Schmerzen führen.
Berufstätige und Sportler, die wiederholte Bewegungen des Armes oberhalb der Horizontalebene ausführen sind gefährdet, diesen schmerzhaften Zustand zu entwickeln. Mit zunehmendem Alter steigt die Gefahr.
Eine Therapie erfolgt meist konservativ auch mit Physiotherapie. Bei unzureichendem Therapieergebnis wird operiert mit anschließender physiotherapeutischer Nachbehandlung.
Kalkablagerungen
© Deutscher Ärzteverlag GmbH
(Supraspinatussehne = eine Muskelsehne gehörend zur Rotatorenmanschette; siehe auch Rupturen(Risse) in der Rotatorenmanschette)
Altersbedingte degenerative Veränderungen der Supraspinatussehne können in Kombination mit Belastung zu chronischen Entzündungen mit Kalkablagerungen führen. Dieses kann bei Sportlern bereits im Alter von 30-35 Jahren auftreten. Die Kalkherde können sich in die Bursa (Schleimbeutel) oberhalb der Supraspinatussehne entleeren. Dies führt zu einer vorübergehenden Linderung der Schmerzen und Bewegungseinschränkung, kann aber eine Bursitis (Entzündung des Schleimbeutels) verursachen. Die Kalkablagerungen können sich aber auch spontan nach 2-3 Wochen auflösen oder ohne Symptome bestehen bleiben.
Eine Therapie erfolgt meist konservativ auch mit Physiotherapie. Bei unzureichendem Therapieergebnis wird operiert mit anschließender physiotherapeutischer Nachbehandlung.
Rupturen in der Rotatorenmanschette
Die „Rotatorenmanschette“ besteht aus vier zusammenhängenden Sehnen und Muskeln, die den Oberarmkopf wie eine Kappe umgeben und zum Schulterblatt ziehen. Die Funktion dieser Muskeln ist es einerseits den Arm zu heben und zu drehen, andererseits das Schultergelenk zu stabilisieren.
Zu Verletzungen der Rotatorenmanschette kommt es häufiger durch zunehmenden Verschleiß und Abnützung, aber auch in Folge von akuten Verletzungen. Am häufigsten ist die Sehne des Muskulus supraspinatus betroffen.
Jüngere Patienten werden meist operiert und weiter behandelt mit anschließender Physiotherapie.
Ältere Patienten werden meist konservativ 3-6 Monate mit ausgiebiger Physiotherapie behandelt. Lassen Schmerzen und Bewegungseinschränkungen nicht nach, wird meist operiert und physiotherapeutisch nachbehandelt mit allgemein guten Resultaten.
Schultersteife
Schultersteife – frozen shoulder
Die Schultersteife, auch frozen shoulder genannt, ist eine zeitlich begrenzte Erkrankung, die unbehandelt in einer Zeit von bis zu drei Jahren in Schüben abläuft.
Die Ursache ist unbekannt (idiopathisch). Ein entzündlicher Prozess führt zu einer Verdickung und Schrumpfung der Gelenkkapsel, die nur noch eine geringere Beweglichkeit im Schultergelenk zulässt.
Andere vorausgegangene Verletzungen der Schulter z.B. nach Stürzen, Luxationen (ausgekugelte Schulter) und Frakturen (Brüche) können ebenfalls zu einer Schultersteife mit beitragen, sowie auch Stoffwechselerkrankungen z.B. Diabetes (Zucker).
Die Krankheit verläuft in drei Stadien:
1. Zunehmender Bewegungsschmerz, der heftig bis unerträglich wird und nachts schlimmer empfunden wird. Im Stadium von 3 – 9 Monaten kommt es zu langsam zunehmender Bewegungseinschränkung.
2. In diesem Stadium, 4 – 12 Monate, lassen die Schmerzen nach, aber das Bewegungsausmaß verringert sich zunehmend. Im Seitenvergleich kann die Beweglichkeit bis zu 50 % reduziert sein.
3. Im letzten Stadium ist die Schultersteife voll ausgeprägt. Es bestehen keine Schmerzen mehr. Im weiteren Verlauf von 12 – 42 Monaten nimmt die Beweglichkeit wieder zu und erreicht meistens das annährend ursprüngliche Bewegungsausmaß.
Therapie:
Die Therapie richtet sich nach dem entsprechenden Krankheitsstadium. Neben Schmerzmitteln und operativen Möglichkeiten wird immer eine ausreichende Versorgung mit Krankengymnastik notwendig sein. Selbst dann, wenn wie oben erwähnt, es sich um eine zeitlich begrenzte Erkrankung handelt, die nach entsprechender Zeit von selber ausheilt. Physiotherapie bedeutet Zeitgewinn, Bewegungsstabilität und Bewegungserweiterung. Aufklärung und einfühlsame Behandlung werden dem Patienten helfen, die Zeit zu überbrücken.
Therapie zu Stadium 1:
In diesem Stadium werden durch die Gabe von Schmerzmitteln die durch die Entzündung verursachten Schmerzen vorrangig behandelt. Kortison als Entzündungshemmer wird in der Medizin kontrovers diskutiert. Auch eine eventuelle durchgeführte Arthroskopie (operative Gelenkspiegelung) der Schulter zur diagnostischen Abklärung kann keine Besserung der Beschwerden erreichen. Physiotherapeutische Maßnahmen wie Krankengymnastik und Manuelle Therapie sollten regelmäßig durchgeführt werden. Bewegungseinschränkung und begleitende Schmerzen durch Verspannungen der Schultergürtelmuskulatur werden hierdurch gelindert.
Therapie zu Stadium 2:
Der Arzt wird Medikamente zur Schmerzlinderung dem Bedarf anpassen. Die Physiotherapie kann durch die nachlassenden Schmerzen jetzt intensiver durchgeführt werden. Krankengymnastische Übungen sollte der Patient zuhause konsequent weiterführen. Das vorhandene Bewegungsausmaß der Schulter wird hierdurch mindestens erhalten und besser noch erweitert werden. Wird man nach ausreichender Zeit keinen Behandlungserfolg verbuchen, besteht die Möglichkeit durch eine arthroskopische Operation das Bewegungsausmaß der Schulter zu verbessern. Zusätzliche Krankengymnastik hilft das operative Ergebnis zu stabilisieren und zu verbessern.
Die in ihrer Beweglichkeit steife Schulter ist nahezu schmerzfrei. Eine weitere Schrumpfung der Gelenkkapsel findet nicht mehr statt. Durch die konsequent durchgeführte Physiotherapie wird das Bewegungsausmaß verbessert. Auch soll der Patient das Ergebnis durch Eigentraining stabilisieren. In den meisten Fällen wird ein zufrieden stellendes Ergebnis bis zur vollständigen Beweglichkeit wieder erreicht.
Sollten keine Fortschritte erreicht werden, kann eine weitere Mobilisierung in Narkose hilfreich sein.
Tipp:
Einzelne Behandlungspausen können förderlich sein für die Geduld und die Konsequenz beim Üben. Sobald die Beweglichkeit der Schulter das Schwimmen wieder zulässt, ist dieses sehr zu empfehlen. Übungen mit elastischen Gymnastikbändern und Nordic Walking helfen Verspannungen im Schultergürtel abzubauen
Muskel- und Gelenkschmerzen
Schmerzen sollten als Warnsignal für Gewebeverletzungen angesehen werden. Eine Änderung der Aktivität oder Ruhepause für das verletzte Gewebe wäre sinnvoll.
Verschiedene Arten von Schmerzen können empfunden werden, z.B.:
- Der spitze Schmerz bei einer Fraktur
- Der dumpfe Schmerz bei einer chronischen Entzündung
- Der anhaltende Schmerz wie beim Sodbrennen
- Ein pochender Schmerz wie bei Gefäßbedrängungen
- Ein fortgeleiteter Schmerz durch Nerveneinklemmung
- Brennende Schmerzen z.B. bei Schürfwunden.
In folgenden typischen Krankheitsbildern des Bewegungsapparates werden Lokalisation, Ursachen, Symptome von Muskel- und Gelenkschmerzen beschrieben. Die angebotenen Therapiemöglichkeiten helfen Ihnen vielleicht weiter, ohne dass Sie einen Arzt und/oder Physiotherapeuten aufsuchen müssen.
Beachten Sie, dass genannte Sportverletzungen auch durch Überlastung in Beruf und/oder Freizeitaktivitäten auftreten können, ohne dass Sie die im Namen beschriebene Sportart betreiben. Beispiel: Der Tennisarm, in der medizinischen Fachsprache als Epicondylitis bezeichnet, kann mit vergleichbaren Beschwerden auch nach ungewohnter länger andauernder Tätigkeit z.B. mit einem Schraubendreher (Montage von Regalen) auftreten.
Tennisarm
Typische Tennisarmbeschwerden treten nicht nur bei Tennisspielern auf, sondern auch bei anderen Schlägersportarten wie z.B. Squash, Tischtennis, Badminton und Golf. Genauso können aber auch Menschen davon betroffen sein, die in ihrem Beruf (z.B. Elektriker, Zimmerleute u.a.) oder in ihrer Freizeit (z.B. beim Stricken, Gartenarbeit u.a.) sich ständig wiederholende einseitige Bewegungen mit dem Arm und der Hand ausführen.
© Deutscher Ärzte Verlag GmbH
Einige Symptome sind
- Schmerzen, die vorwiegend an der Außenseite des Ellenbogengelenkes auftreten. Diese können auch in den Oberarm oder in die Außenseite des Unterarmes ausstrahlen.
- Schmerzen, welche vorwiegend an der Innenseite des Ellenbogengelenkes auftreten. (Bei einem Golfspieler, der Rechtshänder ist, kann es manchmal auch zu einem Tennisellenbogen am linken Arm und zu einem Golferellenbogen am rechten Arm kommen.
- Einfache Bewegungen im Handgelenk wie z.B. das Anheben einer Kaffeetasse, das Öffnen einer Autotür, das Auswringen eines Lappens oder ein Händedruck können obige Schmerzen auslösen.
- In der Vorgeschichte werden Überbeanspruchung oder sich ständig wiederholende einseitige Bewegungen genannt, aber auch besonders intensives Ausführen oben genannter Sportarten z.B. in einem Intensivkurs oder nach einer Trainingspause.
- Schmerzen beim Anheben der Hand, häufig auch des Mittelfingers gegen Widerstand.
- Sehr häufig muss die Diagnose durch den Arzt aber auch abgegrenzt werden gegen ein HWS (Halswirbelsäulen) Syndrom und anderen Erkrankungen.
Vorbeugung:
- Vor allem zur Vorbeugung und zur Schonung sind technisch korrektes Spielen und Arbeiten erforderlich.
- Das Sportgerät sollte den individuellen Spieltechniken und Fertigkeiten angepasst sein, betrifft z.B. die Griffstärke und Bespannung eines Schlägers. Bei Problemen sind weiche Bespannungen zu bevorzugen.
- Kleine Schlägerflächen und nasse oder Bälle mit zu geringem Luftdruck belasten zusätzlich.
- Eine Unterarmspange, welche die einwirkenden Kräfte auf den Unterarm verteilt, kann gelegentlich hilfreich sein.
- Eine gute Kondition bedeutet auch bessere Konzentration und Technik.
Behandlungsmöglichkeiten:
- In der akuten Phase helfen Kälteanwendungen gegen Schmerz und Entzündung
- Aktive Ruhe einhalten d.h. Vermeidung von schmerzauslösenden Bewegungen bei gleichzeitigem Konditionstraining in Form von Laufen oder Radfahren.
- Nach der akuten Phase der Beschwerden (Verletzung) lokale Wärmeanwendungen durchführen.
- Stabilisieren des Handgelenkes zur Entlastung der Unterarmextensoren (Streckmuskeln, welche die Hand und Finger heben bzw. strecken) durch Tapeverband oder feste Bandage.
- Kraft- und Beweglichkeitstraining der Schulter und des Armes durchführen.
Ein echter Tennisarm heilt häufig spontan. Die Symptome können aber über Jahre andauern, wenn der Arm weiterhin falsch belastet wird.
Anstrengende Aktivitäten können dann wieder aufgenommen werden, wenn der Arm schmerzfrei ist und seine normale Beweglichkeit und Kraft wieder erlangt hat.
Lassen die Beschwerden nicht nach sollten Sie sich an einen Arzt wenden und durch einen Physiotherapeuten behandeln lassen.
Nach einer möglichen Operation und physiotherapeutischer Nachbehandlung kann nach ca. 8 – 10 Wochen wieder Tennis gespielt werden.
Läuferknie
Über Schmerzen an der Außenseite des Kniegelenkes klagen häufig Sportler, die wiederholt längere Zeit bergab laufen. Ebenfalls zu einer vergleichbaren Stresssituation kann es kommen beim Laufen auf gewölbten Strecken, bei unzureichend stützendem Schuhwerk, bei muskulären Dysbalancen z.B. durch unzureichendes Streching und/oder Kraftdefiziten der Kniegelenksstützenden Muskulatur und bei Wirbelsäulenproblemen, welche vor allem den Bereich der unteren Brustwirbelsäule betreffen.
Die schmerzhaften Symptome betreffen hauptsächlich den Muskulus tractusiliotibialis, einen Muskel der seitlich, vergleichbar dem Generalsstreifen an einer Uniformhose, am Oberschenkel verläuft und das Becken mit dem Unterschenkel verbindet.
Einige typische Symptome sind:
- Schmerzen an der Außenseite des Kniegelenkes, die nach oben und unten ausstrahlen können. Diese können beginnen, nachdem der Läufer eine gewisse Strecke gelaufen ist und sich dann so verstärken, dass weiteres Laufen unmöglich wird. Nach einer Ruhepause können sie verschwinden, treten aber dann beim Weiterlaufen wieder auf.
- Bergablaufen oder Treppensteigen können diese Symptome verschlimmern
- Andere Symptome zur Beurteilung und Abgleichung zu vergleichbaren Beschwerden können Druck- und/oder Bewegungsschmerzen an typischen Bereichen des Kniegelenkes und Oberschenkels sein, welche ihr Physiotherapeut kennt.
Behandlungsmöglichkeiten:
- Das Laufen sollte dahin gehend geändert werden, dass schmerzauslösende Situationen, Bergablaufen oder Laufen auf einer Straßenseite vermieden werden.
- Änderung des Trainingsprogrammes
- Dehnung der Muskulatur an der Außenseite des Oberschenkels
- Wärmeanwendung vor sportlicher Aktivität
- Eisanwendung nach sportlicher Aktivität
- Überprüfung des Schuhe
Lassen die Beschwerden nicht nach sollten Sie sich an einen Sportmediziner wenden und anschließend physiotherapeutisch behandeln lassen.
Golferrücken
Schlagweite und Präzision des Golfspiels werden in erster Linie durch Koordination und Beweglichkeit, weniger durch die Kraft bestimmt. Je besser die Technik, umso geringer ist die Beanspruchung des Stütz- und Bewegungssystems.
Ca. 40 % der Freizeitgolfer leiden unter Beschwerden. Männer dabei häufiger als Frauen, der Geübte ist seltener betroffen als der Anfänger. In der Mehrheit sind es Rückenprobleme, gefolgt von Handgelenk-, Ellenbogen- und Kniebeschwerden. (Siehe auch Tennisarm und Läuferknie)
Das häufige Üben stereotyper monotoner Bewegungsabläufe, fehlerhafte Technik, ein überstreckter Rücken (Hohlkreuz) bei Distanzschlägen, nicht ausreichender Trainingszustand insbesondere der Kraft der Rumpfmuskeln und der Elastizität der Bein- und Armmuskeln sind die häufigsten Ursachen für Rückenbeschwerden. Deshalb ist ein Aufwärm- und Ausgleichstraining dieser Bereiche zwingend erforderlich. Ein Trainer sieht Ihre technischen und koordinativen Defizite, der Physiotherapeut erkennt ihre muskulären Schwächen und kann Übungen zum Schmerzabbau und zur Vorbeugung muskulärer Dysbalancen zeigen. Bei rechtzeitiger Behandlung der Symptome können die Beschwerden rasch wieder abklingen.
Behandlungsmöglichkeiten:
- Klärung der Spieltechnik unter Berücksichtigung der biomechanischen Voraussetzungen des Körpers z.B. der Beweglichkeit
- Klärung anderer Gründe von Rückenbeschwerden z.B. durch den Beruf
- Abklärung zu anderen den Rücken betreffenden Krankheitsbildern, siehe dazu auch Ischialgie/Bandscheibenvorfall
- Bei akuten Beschwerden: Entspannungsmethoden (z.B. Ruhe durch Stufenbettlagerung mit und ohne Wärme, autogenes Training etc.)
- Überprüfung des Schlafverhaltens (Kissen, Matratze etc.)
- Therapie und Prävention muskulärer Funktionsstörungen häufig durch Bewegung (Wirbelsäulengymnastik, Rückenschule, Schwimmen, Sport und alle Ausdauersportarten)
Lassen die Beschwerden nicht nach sollten Sie sich an einen Arzt wenden und durch einen Physiotherapeuten behandeln lassen.
Spannungskopfschmerzen
Spannungskopfschmerzen entstehen häufig durch einseitige Überlastung der Rücken- und vor allem der Schulternackenmuskeln. Statt gleich zu Medikamenten zu greifen haben sich folgende Maßnahmen bewährt:
- Massieren der verspannten Nacken- und Schultermuskeln
- Sanftes Einmassieren von Stirn, Schläfen und Nacken mit ätherischen Ölen (Minzöl)
- Leichte bewegende und dehnende Gymnastik
- Spaziergang an der frischen Luft z.B. in der Mittagspause
Zur Vorbeugung sollten folgende mögliche Ursachen vermieden werden:
- Langes Sitzen vor dem Bildschirm, im Auto etc.
- Überlastung der Augen
- Flache Atmung
- Zu wenig Flüssigkeitsaufnahme (statt Kaffee mehr Wasser und Tee trinken)
- Zu wenig Bewegung
- Einseitige Schulter- und Armhaltung
- Problematische Arbeitsplatzbedingungen durch z.B. einen falsch eingestellten Bildschirm
- Schlechte klimatische Bedingungen z.B. Klimaanlage, verbrauchte Luft, Rauchen
Lassen die Beschwerden nicht nach sollten Sie sich an einen Arzt wenden und durch einen Physiotherapeuten behandeln lassen.